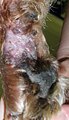
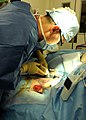
Hauttransplantation
Als Hauttransplantation bezeichnet man eine Verpflanzung von Haut zur Deckung von Hautdefekten wie Wunden durch Verletzungen, Verbrennungen, Verätzungen oder Operationen oder durch chronische Schädigungen wie beispielsweise dem Kompartmentsyndrom oder dem Unterschenkelgeschwür.
Geschichte
[Bearbeiten | Quelltext bearbeiten]Die ersten Transplantationen sollen etwa 400 v. Chr. durch indische Ärzte praktiziert worden sein: Die Indische Nasenplastik half Menschen, deren Nasen, Ohren oder Lippen verstümmelt wurden. Im europäischen Raum beschrieb der italienische Chirurg Gasparo Tagliacozzi 1597 die Behandlung von Verletzungen und Amputationen durch Hauttransplantationen. Tagliacozzi gilt als ein Stammvater der plastischen Chirurgie.[1]
Der berühmte Chirurg Dieffenbach (1792–1847) bekannte allerdings noch: „Sämtliche Versuche, welche ich bei Menschen mit ganz getrennten Hautstücken anstellte, mißlangen, bis auf ein paar Fälle, wo irgendein kleiner Winkel des transplantierten Lappens erhalten wurde.“[2]
Giuseppe Baronio beschrieb 1804 als erster Hauttransplantationsversuche beim Schaf.[3]
1823 berichtete Christian Heinrich Bünger über eine teilweise geglückte Hauttransplantation. Dabei wurde ein Stück Haut vom Oberschenkel zur Abdeckung eines Nasendefektes benutzt.[4]


Im Jahr 1869 führte Jacques Louis Reverdin in Paris erfolgreich die erste Transplantation von Hautinseln durch. Die angewendete Methode wurde später nach ihm benannt.[5][6]
George Lawson (1831–1903) veröffentlichte 1870 drei Fälle, bei denen er größere, mit der Schere ausgeschnittene Lappen in voller Hautdicke verpflanzte.
Im Gegensatz zu Reverdin, der dicke Hautstücke (Vollhaut) auf granulierende Flächen aufbrachte, erzielte Carl Thiersch 1886 mit sehr dünnen Transplantaten (Spalthaut) große Behandlungserfolge.
Zwischen 1917 und 1918 entwickelte der Harold Gillies mit seinen Kollegen neue Methoden für die plastische Chirurgie, insbesondere eine Methode, die einen rohrförmigen Stiel einsetzt, um die Blutversorgung zum Transplantat zu verbessern. Einer der ersten Patienten, die von Gillies mit dieser Technik operiert wurden, soll Walter Ernest O’Neil Yeo gewesen sein.[7]
Techniken und Begriffe
[Bearbeiten | Quelltext bearbeiten]Entnommen wird das Transplantat in der Regel aus einem gesunden Hautareal, das sich idealerweise in der Nähe des Bestimmungsortes befindet, um ein besseres ästhetisches Ergebnis zu erreichen.[8] Voraussetzung für das Gelingen der Hauttransplantation ist eine infektionsfreie granulierende Wunde.
Abhängig vom Typ der für die Transplantation verwendeten Haut und Art und Weise der Transplantationstechnik werden verschiedene Begriffe benutzt:
Vollhauttransplantation
[Bearbeiten | Quelltext bearbeiten]
Bei diesem Verfahren werden mit einem Skalpell die gesamte Oberhaut, Lederhaut und Teile der Unterhaut in einer Schichtdicke von 0,8 mm bis 1,1 mm übertragen. Wichtig ist dabei, dass das in der Unterhaut enthaltene Fettgewebe weitgehend entfernt wird, da es die Einheilung erschwert.
Vollhautverpflanzungen werden besonders bei der Deckung verbrannter Areale an Gesicht, Händen und im Bereich der großen Gelenke erwogen. Sie sind funktional und kosmetisch an motorisch beanspruchten und exponierten Körperstellen die beste Wahl, da es wegen des strukturellen Aufbaus der Haut mit ihren elastischen Anteilen nicht zu übermäßiger Narbenbildung oder Schrumpfung kommt.
Allerdings stellen die Entnahmestellen der Vollhauttransplantate selbst eine immer primär zu verschließende Wunde dar, sodass ohne zu große körperliche Belastung nur relativ kleine Stücke zur Verfügung stehen.[9] Ein weiterer Nachteil ist die schlechtere Einheilung aufgrund der langsamer in die relativ dickere Vollhaut einsprossenden Gefäße.
Das Problem der Wunden in den Entnahmestellen lässt sich umgehen, indem man nur winzige Vollhautinseln entnimmt und diese in eine künstliche dermale Matrix einbettet und mit dieser dann die Wunde abdeckt. Problem bleibt hier der hohe Zeitaufwand.[10][11]
Spalthauttransplantation
[Bearbeiten | Quelltext bearbeiten]Bei der Spalthauttechnik werden dagegen nur die oberen Teile der Haut (Oberhaut, Teile der Lederhaut) verpflanzt. Mit einem Dermatom oder einem Skalpell wird ein in der Regel 0,2 mm bis 0,5 mm dicker Lappen abgetragen und zur Defektdeckung verwendet.
Bei Spaltlappen kommt es zumeist zu einer Schädigung der Haarfollikel, sodass das transplantierte Hautstück spärliches oder gar kein Haarwachstum mehr zeigt, was insbesondere in der Tiermedizin von kosmetischer Bedeutung ist.

Da abgetragene Spalthaut an der Entnahmestelle nur oberflächliche Wunden verursacht, die innerhalb von 2 bis 3 Wochen spontan verheilen, können deutlich größere Hautflächen verpflanzt werden. Diese Form der Hauttransplantation wird deswegen vorzugsweise bei größeren Wundarealen und Verbrennungen ausgewählt, aber auch vorübergehend zur schnellen Wundheilung oder zur Sofortdeckung nach Entfernung von Melanomen.[12]
Die dünne Spalthaut wird vom darunterliegenden Gewebe schneller ausreichend versorgt als Vollhaut und heilt deshalb schneller ein.
Nachteile des Verfahrens sind deutlichere Schrumpfung des Hautgewebes und möglicherweise bleibende Farbunterschiede zur umgebenden Haut.
Maschen-Spalthauttransplantation (Meshgraft, engl. mesh graft)
[Bearbeiten | Quelltext bearbeiten]
Müssen größere Defekte gedeckt werden, kann das gewonnene Spalthaut-Transplantat einer speziellen Technik unterzogen werden (ähnlich dem Verfahren zur Herstellung von Streckmetall), bei der die Haut auf einer Messerwalze mit rautenförmigen Schnitten versehen wird. Die Einschnitte gehen durch die gesamte Dicke des Transplantats und können auch mittels Skalpell angelegt werden. Mit der durch diese Perforation möglichen Streckung des Materials kann eine bis zu dreimal so große Fläche abgedeckt werden wie ursprünglich. Dieses Vorgehen hat gleichzeitig den Vorteil, dass Wundsekret durch die Öffnungen im Transplantat abfließen kann.
Maschen-Transplantate heilen in der Regel sehr gut ein, hinterlassen aber auch nach Jahren noch sichtbare Narbenmuster.[13]
Meek-Technik
[Bearbeiten | Quelltext bearbeiten]Ist die Deckung noch größerer Areale notwendig (z. B. bei Schwerstverbrannten), kann diese Technik (benannt nach dem Erstbeschreiber Cicero Parker Meek)[14] in Betracht gezogen werden:
Laut Lars-Peter Kamolz und Cornelia Kasper beschrieb Meek 1958 ein Dermatom, mit welchem man die gewonnene Spalthaut in kleine, gleich große quadratische Inseln schneiden könne. In den 1990er Jahren wäre es zu einer Modifikation dieser Methode in Verbindung mit einer leicht zu handhabenden Transplantationsmethode gekommen, die es in einem Schritt ermöglichte, die Spalthaut nicht nur zu schneiden, sondern auch nach Auftragen auf einen Kork und Seideträger in Verhältnissen bis 1:9 zu expandieren und zu transplantieren. Diese etwas einfacher anzuwendende Methode wäre wegen der mathematisch günstigen Ausnutzung des Vergrößerungsfaktors mittlerweile in vielen Verbrennungszentren etabliert und würde bei sehr großflächigen Verbrennungen dem Mesh-Graft vorgezogen.[12]
Schwenklappentechnik
[Bearbeiten | Quelltext bearbeiten]Bei der Schwenklappentechnik wird die bestehende Blutversorgung aufrechterhalten, indem das Transplantat an einer Stelle mit dem umgebenden Gewebe verbunden bleibt und das gelöste Hautstück über die Wunde geschwenkt wird. Es handelt sich um die älteste Form der Hautverpflanzung: Bereits die Indische Nasenplastik wurde in dieser Weise durchgeführt.
Künstliche Hautersatzverfahren
[Bearbeiten | Quelltext bearbeiten]Aufgrund der Grenzen der chirurgischen Standardmethoden insbesondere bei großflächig verbrannten Personen kommt der Entwicklung alternativer Verfahren zur biologischen und synthetischen Gewinnung von Hautersatz-Materialien eine große Rolle zu.
Der Hautersatz sollte wesentliche Eigenschaften menschlicher Haut erreichen und zudem die Fähigkeit aufweisen, mit dem Wundbett in physiologischer Weise zu interagieren. Bei chronischen Wunden ist zusätzlich eine Stimulation der Wundheilung durch die Kombination mit Wachstumsfaktoren oder Zellen, die spezifische Wachstumsfaktoren abgeben, erforderlich. Die Verwendung von kommerziell in Verkehr gebrachten Hautersatzprodukten wird innerhalb der Europäischen Union durch das Arzneimittelgesetz und das Medizinproduktegesetz geregelt.[15]
Forscher der Universität Zürich entwickelten ein Verfahren, bei dem eine künstliche Vollhaut erzeugt und transplantiert werden kann. Dabei wird ein Stück Haut des Patienten in Schichten zerteilt und mithilfe von Enzymen in die einzelnen Zelltypen zerlegt; auf Kollagen erwächst daraus eine neue vollständige Haut, die transplantiert werden kann. Dieses Verfahren sollte 2013 am Kinderspital Zürich, in Berlin und in Amsterdam an Kindern mit schweren Verbrennungen eingesetzt werden.[16]
Die Entwicklung neuer Verfahren wie dem Tissue Engineering ist für die Hauttransplantation von Bedeutung. So ließ 1998 die amerikanische Arzneimittelbehörde FDA erstmals ein Verfahren zu, mit dem Hautzellen von Patienten in Gewebekultur vermehrt werden, um sie dann beispielsweise auf deren nicht heilende Wunden zu transplantieren.[17]
Neben biologischen Materialien kommen aber immer mehr auch rein synthetische Materialien zum Einsatz, die der Haut möglichst ähnliche physiologische Eigenschaften wie Elastizität und Stabilität aufweisen und eine 3D-Struktur für die Geweberegeneration bereitstellen.[12]
Verlauf der Transplantation
[Bearbeiten | Quelltext bearbeiten]Operation
[Bearbeiten | Quelltext bearbeiten]Das Empfangsbett sollte aus frischem, nicht infizierten Granulationsgewebe bestehen. Älteres Granulationsgewebe muss aufgefrischt werden. Das Wundbett muss erforderlichenfalls durch sorgfältiges Debridement aufbereitet werden. Blutungen sind möglichst vollständig zu stillen, da Flüssigkeitsansammlungen zwischen Wundbett und Transplantat das Anwachsen verhindern. Auch freiliegende Knochen, Knorpel, Sehnen und Nerven verhindern das Einheilen darüberliegenden Transplantats.[18]
Kritisch für das Anwachsen eines freien Hauttransplantats ist die schnellstmögliche Verbindung mit dem Blutgefäßsystem des benachbarten gesunden Gewebes oder das Einsprossen neuer Gefäße (Angiogenese) in das Transplantat, da es ansonsten zum Absterben (Nekrose) des Hautstücks kommt. Am sichersten ist das Anwachsen, wenn das Blutgefäßsystem des Transplantats gefäßchirurgisch direkt mit den Gefäßen des Nachbargewebes verbunden wird oder (wie bei der Schwenklappentechnik) teilweise verbunden bleibt.
In der Empfängerregion wird das Transplantat in die Wundränder eingenäht und mit einem Kompressen-Schaumstoffverband für einige Tage fixiert (Vollhauttransplantation) oder aufgespannt und/oder mit Gewebekleber oder Wickelverbänden fixiert (Spalthauttransplantation). Alternativ kommt auch die Vakuumtherapie zum Einsatz, bei dem das Transplantat durch Erzeugung eines Unterdrucks an die Empfängerstelle angepresst und das Einwachsen von Gefäßen aus dem Granulationsgewebe unterstützt wird.[19] Jedenfalls wird die Wunde für einige Tage ruhiggestellt, um störende Bewegungen zwischen Transplantat und Wundgrund zu vermeiden, die das Einheilen erschweren.
Das Spenderareal wird je nach gewähltem Transplantationsverfahren nach anfänglicher Abdeckung, beispielsweise durch mit Vaseline getränkte Gazeverbände, an der Luft getrocknet und wie eine Schürfwunde weiterbehandelt (Spalthauttransplantation) oder durch eine operative Naht primär verschlossen (Vollhauttransplantation). Die verheilte Narbe ist in der Regel schmal und meistens kaum noch sichtbar. Bei großflächigen Entnahmestellen kann auch schützend eine transparente Folie aufgelegt werden, die schrittweise über der nachgewachsenen Haut wieder entfernt wird.
Heilungsprozess
[Bearbeiten | Quelltext bearbeiten]Die erste Verbindung zwischen Empfangsbett und Hauttransplantat wird durch ausgeschwitztes Fibrin hergestellt. In den folgenden etwa zehn Tagen wird durch neugebildetes Bindegewebe eine nachhaltigere Verbindung gewährleistet.
Regelmäßig wird die Versorgung des Transplantats zunächst diffusionsweise durch serumartige Flüssigkeit sichergestellt, die über Kapillarkräfte in die Gefäße des Transplantats eindringt (plasmatische Imbibition). Die absorbierte Flüssigkeit führt zunächst zu einem Ödem, das nach zwei bis drei Tage sein Maximum erreicht. Nach etwa 2 bis 3 Tagen kommt es zum Einsprossen neuer Blutgefäße. Neue Lymphgefäße bilden sich etwa nach 4 bis 5 Tagen. In der Folge bildet sich das Ödem zurück. Es können sich auch spontan Anastomosen zwischen den Gefäßen bilden, die zunächst ungeordnet durchflossen werden und ab etwa 7 Tagen einen geordneten Blutfluss zeigen.
Die Farbe des Transplantats ändert sich entsprechend der Qualität der Gefäßversorgung von ursprünglich blass nach 3 bis 4 Tagen in leicht rötlich, nach etwa einer Woche in rot und erreicht nach 14 Tagen die normale Hautfarbe. Das Nachwachsen der Haare beginnt gegebenenfalls etwa 2 bis 3 Wochen nach der Transplantation.
Komplikationen
[Bearbeiten | Quelltext bearbeiten]Wird das Transplantat abgestoßen, ist häufig eine Infektion die Ursache. Eine bakterielle Infektion führt zur Auflösung des Fibrins und damit zum Absterben des Transplantats.
Unterblutungen können die Einheilung ebenso verhindern wie die unzureichende Fixierung des Transplantats auf der Unterlage.
Weitere Bilder
[Bearbeiten | Quelltext bearbeiten]-
Hauttransplantation bei einem Hund (Meshgraft), direkt nach der Operation
-
Hauttransplantation bei einem Hund (Meshgraft), eine Woche nach der Operation
-
Hauttransplantation bei einem Hund (Meshgraft), drei Wochen nach der Operation
-
Chirurg bei der Hauttransplantation
-
Transplantation eines kleinen Hautstückes aus der Brust im Rahmen einer Nasenverkleinerung
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Die Webseite NetDoktor über Hauttransplantation
- Die Webseite DocCheck Flexicon über Hauttransplantation
- Die Webseite Medizinfo von Jürgen Wehner über Hauttransplantation
- Die Webseite Wundwissen der ELLIPSA medical services GmbH über Hauttransplantation
Literatur
[Bearbeiten | Quelltext bearbeiten]- Cheryl S. Hedlund: Surgery of the integumentary system. In: Theresa Welch Fossum (Hrsg.): Small Animal Surgery. 2. Auflage. Mosby, 2002, S. 134–228.
- Andina, Fritz: Die freien Hauttransplantationen. Springer, 1970 (Berlin, Heidelberg), ISBN 978-3-540-04769-8
- Ottomann, Christian u. Hartmann, Bernd (Hrsg.): Hauttransplantation – Ein fotografischer Operationsatlas. Springer, Berlin 2021. ISBN 978-3-662-62059-5
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Die Geschichte der Organ- und Gewebetransplantation beginnt vor vielen Jahrtausenden. Archiviert vom (nicht mehr online verfügbar) am 28. April 2021; abgerufen am 28. April 2021. Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Fritz Andina: Die Geschichte der freien Hauttransplantationen. In: Die freien Hauttransplantationen. Springer Berlin Heidelberg, Berlin, Heidelberg 1970, ISBN 978-3-642-92993-9, S. 1–19, doi:10.1007/978-3-642-92992-2_1 (springer.com [abgerufen am 28. April 2021]).
- ↑ Giuseppe Baronio: Degli innesti animali. Stamperia e Fonderia del Genio, Mailand 1804, S. 78.
- ↑ Fritz Andina: Die Geschichte der freien Hauttransplantationen. In: Die freien Hauttransplantationen. Springer Berlin Heidelberg, Berlin, Heidelberg 1970, ISBN 978-3-642-92993-9, S. 1–19, doi:10.1007/978-3-642-92992-2_1 (springer.com [abgerufen am 28. April 2021]).
- ↑ David Petechuk: Organ transplantation. Greenwood Press, Westport, Conn. 2006, ISBN 0-313-33542-7.
- ↑ D. J, Hauben, A. Baruchin, A. Mahler: On the History of the Free Skin Graft. In: Ann Plast Surg. 1982 Sep;9(3):242
- ↑ Yeo Society. Abgerufen am 28. April 2021.
- ↑ DocCheck Medical Services GmbH: Hauttransplantation. Abgerufen am 28. April 2021.
- ↑ Hautersatz - Hautexpansion - Verbrennung - Hauttransplantation -. Abgerufen am 28. April 2021.
- ↑ C. Ottoman, G. Buntrock, K. Gatz, B. Hartmann, G. Aarabi, M. Kaschwich, M. Kleemann, A. Bayer: SkinDot: A modified full-skin transplantation technique. Erschienen in: Annals of Anatomy 229 (2020) 151454
- ↑ Was ist SkinDot?, auf skindot.de, abgerufen am 20. Dezember 2021
- ↑ a b c Lars-Peter Kamolz und Cornelia Kasper: Hautersatz: Gegenwart und Zukunft. Hrsg.: Österreichische Ärztezeitung. Nr. 19. Wien 10. Oktober 2012.
- ↑ Thieme Compliance GmbH (Hrsg.): Hauttransplantation - Dokumentierte Patientenaufklärung. Erlangen 2017.
- ↑ C. Ottomann: A Tribute to Cicero Parker Meek. German Medical Science GMS Publishing House, 9. März 2015, S. Doc15dav07.13, doi:10.3205/15dav69 (egms.de [abgerufen am 28. April 2021]).
- ↑ Deutscher Ärzteverlag GmbH, Redaktion Deutsches Ärzteblatt: Perspektiven des künstlichen Hautersatzes: Vom biologischen Verband zur künstlichen Haut. 5. Mai 2000, abgerufen am 28. April 2021.
- ↑ Neue Haut für Kinder. In: UZH News. Universität Zürich, 8. März 2013, abgerufen am 8. März 2013.
- ↑ Schweizerisches Bundesamt für Gesundheit BAG, Direktionsbereich Öffentliche Gesundheit (Hrsg.): Faktenblatt: Transplantation der Haut. Bern Januar 2017 (www.bag.admin.ch/transplantation-de).
- ↑ Die Hauttransplantation - der alternative Wundverschluss. In: Wundwissen.info | Das Wissensmagazin rund um Wundversorgung. 14. Februar 2016, abgerufen am 28. April 2021 (deutsch).
- ↑ Die Unterdrucktherapie - eine beschleunigte Wundheilung. In: Wundwissen.info | Das Wissensmagazin rund um Wundversorgung. 29. Januar 2016, abgerufen am 28. April 2021 (deutsch).